 L’IMPORTANZA DI DOTARE IL REPARTO DI UNA RET-CAM...spiegata dai Medici del reparto
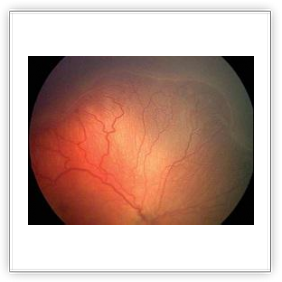
L’IMPORTANZA DI DOTARE IL REPARTO DI UNA RET-CAM...spiegata dai Medici del repartoNei neonati pretermine la vascolarizzazione della retina è incompleta. Nel corso della maturazione retinica, che si verifica in genere tra la 29a e la 36a settimana di gestazione, i neonati possono sviluppare una retinopatia definita retinopatia del pretermine (ROP). La ROP colpisce le retine dei bambini prematuri con gravità direttamente proporzionale al grado di prematurità: più il bambino nasce prematuro più grave sarà la malattia. La malattia evolve attraverso un processo di gravità crescente, ma che può interrompersi spontaneamente evolvendo naturalmente verso la guarigione ovvero verso una naturale maturazione retinica. I pazienti a rischio di ROP o affetti da lesioni ROP, sono controllati secondo uno schema codificato allo scopo di individuare la lesione e monitorare l'evoluzione. Non tutte le forme acute richiedono di trattamento, talvolta è sufficiente la sola osservazione. Altre volte, invece, si rende necessario ricorrere al trattamento Laser o alla Crioterapia.
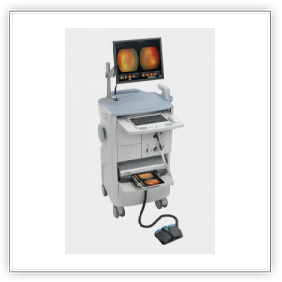
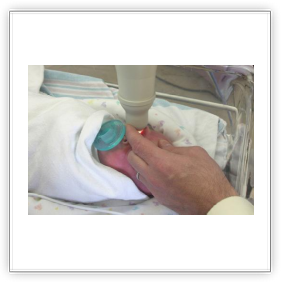
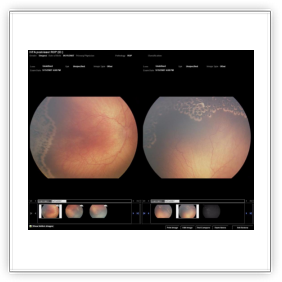
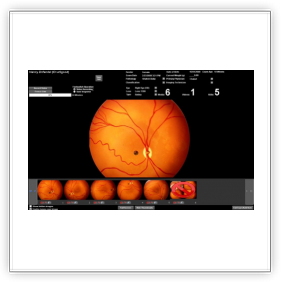
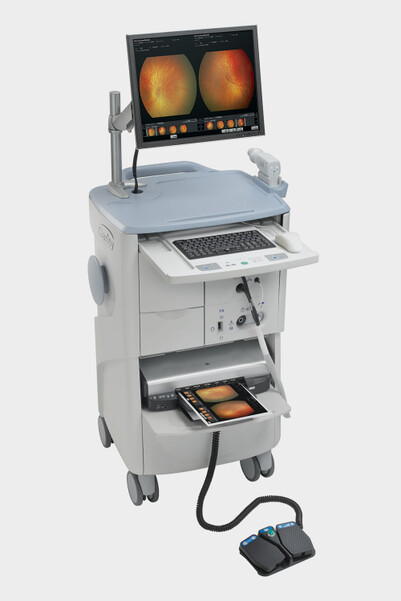
Per la diagnosi è indispensabile l'osservazione della retina mediante oftalmoscopia binoculare indiretta previa dilatazione della pupilla. L'esame può anche essere eseguito mediante oftalmoscopia digitale RET CAM, una telecamera che utilizza lenti da 130‹ tali da permette di studiare sia il polo posteriore che la periferia della retina. La RET CAM permette, inoltre, di effettuare filmati e documentazioni. Con l'acquisizione delle immagini inviate da altri centri mediante internet, si può valutare e consigliare l'indirizzo terapeutico caso per caso. La RET CAM è un'apparecchiatura costituita da una unità mobile dotata di un monitor collegato ad una particolare telecamera che permette di visualizzare in tempo reale l'intero fondo oculare del neonato, diagnosticando e monitorando con precisione eventuali patologie della retina ed in particolare quella che colpisce il neonato di basso peso alla nascita. Con l'utilizzo di tale strumento è possibile visualizzare con estrema precisione la retina nella sua quasi totalità. Ciò permette non soltanto una diagnosi precoce di grande accuratezza, ma anche il monitoraggio dei risultati dell'eventuale terapia chirurgica. Oltre alla patologia retinica del prematuro (per la cui diagnosi e follow-up la RET CAM è oggi strumento indispensabile) con tale strumento è possibile diagnosticare e seguire tutte le patologie malformative (colobomi), ereditarie (vitreoretinopatie) e tumorali (retinoblastoma) dell'occhio. L'esame eseguito con tale strumento non è assolutamente invasivo ed è attuabile in anestesia locale (con la sola instillazione di un collirio): una sonda viene poggiata sulla cornea del piccolo paziente e le immagini possono essere esaminate immediatamente su di uno schermo ad alta risoluzione. Oltre a ciò RET CAM permette di archiviare o stampare immagini e video che possono essere utilizzati anche a scopo didattico o inviati via internet per un consulto, senza rendere necessario il trasferimento del piccolo paziente (telemedicina).
In Piemonte il Centro di Riferimento, diretto dal professor Anselmetti, si trova presso l'Ospedale Maria Vittoria di Torino. E' sempre necessario quindi trasferirvi neonati ancora molto piccoli non solo per l'intervento ma anche talvolta soltanto per controlli, sottoponendoli allo stress del trasporto in Ambulanza (che implica cambio di incubatrice, mancanza di comfort, sospensione dell'allattamento) e della doppia visita oculistica. Con la Ret-Cam, già in dotazione agli Ospedali di Alessandria e Cuneo, i nostri Oculisti invierebbero le immagini delle retine dei nati prematuri al Professor Anselmetti, che valuterebbe in questo modo la necessità o meno di intervento chirurgico.
CHE COS’E’ LA RETINOPATIA DEL PRETERMINE ?
I bambini nati prematuri hanno ancora la retina in crescita. Lo sviluppo della retina si completa ad un mese dalla nascita, nei bambini nati a termine, ma nei bambini prematuri la retina è in continua crescita.
Durante il corso di questa crescita i vasi sanguigni che portano il sangue alla retina possono iniziare a svilupparsi in modo anormale. Questa crescita anormale viene chiamata retinopatia del pretermine. Molti fattori interagiscono nel causare la retinopatia del pretermine. Attualmente non si conoscono tutte le cause. Diversi studi di ricerca sono in atto, questo ci permetterà di comprendere meglio questo problema.
QUALI BAMBINI HANNO PIU' PROBABILITA' DI SVILUPPARE LA ROP?
Non sembra che tutti i bambini prematuri siano a rischio di sviluppare la ROP. La regola generale è che quelli nati molto prima (più prematuri) e quelli con un peso più basso alla nascita siano quelli che più probabilmente svilupperanno la ROP.
Tutti i bambini con peso inferiore a 1500 gr. o nati prima della 34^ settimana di gestazione sono potenzialmente a rischio di ROP. Si pensa anche che i bambini molto gravi alla nascita e che richiedono ossigeno potrebbero essere a rischio di sviluppare la ROP
PERCHE' L’ESAME AGLI OCCHI VIENE ESEGUITO NEI BAMBINI PREMATURI?
Un bambino prematuro è molto sensibile a qualsiasi tipo di esame. L’esame dell’occhio può essere stressante per il bambino prematuro, ma l’estrema importanza di questo esame per la prevenzione della cecità deve essere tenuta a mente. Un medico ben istruito dovrebbe essere in grado di eseguire questo esame velocemente e con il minimo disagio per il bambino. Come per quasi tutti gli esami, il bambino piangerà, ma ciò non significa che l’esame stia causando dolore, infatti solitamente il bambino si calma molto velocemente dopo l’esame, ricominciando a dormire o a nutrirsi quasi immediatamente.
Il bambino non dovrebbe mangiare appena prima dell’esame. Dopo l’esame le palpebre del bambino potrebbero essere rosse o leggermente gonfie. Anche la parte bianca degli occhi può apparire rossa ed occasionalmente possono esserci piccoli punti di sangue sulla parte bianca dell’occhio. Questi non sono segni di ferite o danni. Gli occhi ritorneranno come erano prima dell’esame, comunque il sangue potrebbe impiegare diverse settimane per scomparire completamente.
OGNI QUANTO TEMPO VENGONO ESEGUITI GLI ESAMI DI CONTROLLO?
Gli esami di follow-up vengono programmati a seconda del grado e dell’estensione della ROP. Di solito gli esami vengono eseguiti ogni 1 – 2 settimane, mentre il bambino è in ospedale e poi ogni 1 – 4 settimane dopo che il bambino ha lasciato l’ospedale. A volte la retina di alcuni bambini cresce lentamente e se non vi è presenza di ROP, questi possono essere seguiti ad intervalli più lunghi. Generalmente gli esami degli occhi vengono eseguiti fino a quando la retina si è sviluppata completamente. Questo a volte può avvenire dopo parecchi mesi.
QUALI SONO I DIVERSI STADI DI ROP?
La retinopatia del pretermine viene classificata secondo la gravità dei cambiamenti dei vasi sanguinei e della regione della retina, dove i vasi sono cresciuti. La gravità viene denominata "stadio" e le regioni della retina "zone".
Gli stadi sono i seguenti:
Vasi immaturi: Crescita normale ma incompleta. Lo stadio "vasi immaturi" di fatto si verifica in tutti i bambini e non porta necessariamente alla ROP. Inoltre, quando la ROP regredisce i vasi possono attraversare ancora questo stadio fino a quando la loro crescita non si completa.
Stadio 1: Crescita mediamente anormale. Lo Stadio 1 è caratterizzato da una lieve anormalità della crescita dei vasi della retina e non richiede alcun trattamento.
Stadio 2: Crescita moderatamente anormale. Lo Stadio 2 è caratterizzato da una moderata anormalità della crescita dei vasi della retina e anch’esso non richiede trattamento.
Stadio 3: Crescita severamente anormale. Lo Stadio 3 è caratterizzato da una severa anormalità della crescita dei vasi della retina, nei quali i vasi sangugni vanno verso il centro dell’occhio invece di seguire il loro normale modello di crescita lungo la superficie della retina. Quando un certo grado di stadio 3 è presente e se la malattia si sviluppa velocemente, viene preso in considerazione il trattamento.
La "malattia plus" indica che i vasi sanguigni della retina si sono allargati e dilatati. Questo è un segno di peggioramento della malattia. La "malattia plus" può avvenire in quasi tutti gli stadi e la sua presenza da sola non è sufficiente a rendere necessario il trattamento.
Stadio 4: Retina parzialmente distaccata. Lo Stadio 4 implica un parziale distacco di retina, ma la macula è ancora attaccata. Generalmente la chirurgia non è necessaria in questi casi.
Stadio 4B: indica che la macula è distaccata e la chirurgia in alcuni casi è indicata.
Stadio 5: Retina completamente distaccata. Lo Stadio 5 implica un totale distacco della retina.
Le zone sono le seguenti:
Zona I: Regione della retina centrale che include la macula
Zona II: Regione media della retina nella quale si verifica maggiormente la ROP
Zona III: Periferia retinica è l'ultima a svilupparsi
COSA SUCCEDE SE LA ROP NON SE NE VA?
Il più delle volte gli stadi 1, 2 e persino alcuni casi di stadio 3 possono sparire senza trattamento. In un piccolo numero di bambini, per ragioni non ancora ben chiare, la ROP peggiora diventando una seria minaccia per la vista. Questo succede solo in circa il 10% dei casi.
QUALI SONO I TRATTAMENTI PER LA ROP?
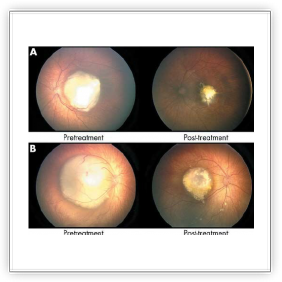
Il primo trattamento per ROP è stato la "crioterapia" o trattamento con il freddo. Una sonda gelata veniva tenuta sulla parte esterna dell’occhio per gelare la retina periferica. Questo provocava la sparizione della ROP, in molti casi, e riduceva le possibilità di distacco di retina e di cecità di circa il 50% rispetto ai bambini che non venivano sottoposti a trattamento. Non tutti i bambini rispondevano, però, in maniera favorevole a questo trattamento.
Più recentemente per il trattamento della ROP è stato utilizzato il laser, che sembra funzionare meglio, ma anche con questo trattamento non tutti i bambini hanno una risposta positiva. Il trattamento laser è meno doloroso e causa minori problemi rispetto ai trattamento con il freddo, ma entrambi sono riconosciuti e vengono ancora utilizzati al giorno d’oggi.
Lo scopo del trattamento è quello di distruggere la retina periferica sede di produzione di alcune sostanze che stimolano la progressione della malattia. La parte trattata della retina sarà segnata da cicatrici e non funzionerà più. Lo scopo del trattamento è però quello di salvare quanto più possibile della retina centrale, zona che permette la visione distinta. Parte della retina periferica e quindi parte della visione laterale verrà probabilmente persa dopo questi trattamenti. E’ importante ricordarsi che la retina centrale, che permette la lettura, la visione dei particolari e dei colori è la parte più importante da salvare della retina.
COME VIENE ESEGUITO IL TRATTAMENTO LASER?
Il trattamento laser può essere eseguito con il bambino nella culla dell’unità di terapia intensiva neonatale (TIN) o in sala operatoria (in narcosi). Al bambino può essere data una medicina per renderlo assonnato e tranquillo. Il ritmo cardiaco ed il respiro del bambino vengono monitorati durante l’intera procedura. Il raggio laser viene diretto attraverso la pupilla per trattare la parte laterale della retina. La procedura è simile a quella dell’esame con l’aggiunta del laser. Il trattamento di solito dura 30-45 minuti per occhio. Dopodiché l’occhio del bambino potrebbe essere rosso e le palpebre potrebbero essere rosse e un po’ gonfie. Vengono utilizzate delle gocce per gli occhi per circa una settimana. Il rossore e la tumefazione di solito spariscono in pochi giorni ma è possibile che siano necessarie un paio di settimane per sparire completamente. Un esame di follow-up viene solitamente eseguito 2 – 3 settimane dopo il trattamento laser.
QUALI SONO LE COMPLICANZE ?
Non tutti i bambini rispondono al trattamento e la ROP potrebbe continuare a peggiorare. Si possono tentare ulteriori trattamenti o con il laser o, in alcuni casi, con una chirurgia all’interno dell’occhio (vitrectomia).
Il sanguinamento all’interno dell’occhio (emorragia del vitreo) è una potenziale complicanza della ROP, può seguire a volte dopo il trattamento laser. Le emorragie del vitreo non causano danni all’occhio e di solito si risolvono dopo diverse settimane. Le cicatrici del tessuto all’interno dell’occhio, risultato del processo della malattia e/o del trattamento, possono causare una pressione sulla retina, che può condurre a rotture o addirittura al distacco della retina. Si può sviluppare anche una cataratta.
La preoccupazione maggiore, se il trattamento laser della ROP non riesce ad arrestare la crescita del tessuto cicatriziale, è lo svilupparsi di un distacco della retina.
Spesso solo una parte della retina si distacca. Se si stacca solo la retina periferica, non dovrebbero essere eseguiti ulteriori trattamenti, poiché i distacchi periferici potrebbero rimanere uguali o sparire senza trattamento.
Se la parte centrale della retina o l’intera retina si distacca, è indicata la chirurgia per cercare di riattaccare la retina. Questa chirurgia consiste nella rimozione del tessuto cicatriziale all’interno dell’occhio per aiutare la retina a riattaccarsi.
Cosa è la ROP? QUADRI CLINICI E CLASSIFICAZIONE
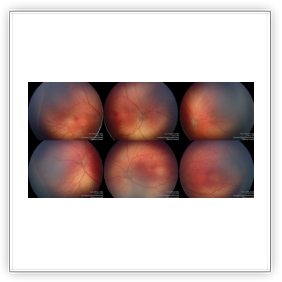
Questa malattia ascrivibile alle retinopatie ischemico proliferative, presenta alcune particolarità legate alla presenza di una vascolarizzazione embrionale, caratterizzata da due fasi evolutive. La prima, detta vasculogenesi si realizza tra la 14° e la 21° settimana di età gestazionale ed è determinata dal proliferare di cellule mesenchimali primordiali a partire dal disco ottico, indipendentemente dalla domanda metabolica della retina periferica (1). La seconda fase, detta angiogenesi, si attua invece dopo la 21 settimana. In questa fase, l’aumentata attività metabolica dei neuroni retinici che si differenziano e diventano metabolicamente attivi, crea un’ipossia fisiologica che determina e guida, attraverso la produzione controllata di VEGF e l’omeostasi tra fattori angiogenetici ed antiangiogenici, la proliferazione fisiologica dei vasi retinici.
Che cosa succede nella ROP? Il neonato prematuro alla nascita si trova in una condizione di iperossia (aumento dell’ossigeno nel sangue e nei tessuti). Questa situazione inibisce i fattori di crescita vascolare e causa un brusco arresto della vascolarizzazione.
L’area retinica periferica è priva di vasi. L’ischemia della retina periferica determina la produzione di fattori angiogenetici.
Il disequilibrio tra fattori angiogenetici ed antiangiogenici determina una proliferazione vasale anomala.
I vasi patologici hanno una alterata permeabilità e trasudano nel vitreo; nel corso di pochi giorni, si verifica una metaplasia fibroblastica e miofibroblastica che determina la trazione sulla retina ed il conseguente distacco di retina trazionale.
Le fasi evolutive della retinopatia vengono riassunte dall"International Classification of Rethinopathy of Prematurity (ICROP)Revisited (Arch.Ophthalmol.2005;123:991-999), che definisce la ROP in base alla localizzazione, all’estensione e allo stadio.
La localizzazione viene descritta suddividendo la retina in 3 zone concentriche.
Zona 1: zona circolare, centrata sulla papilla, con raggio pari al doppio della distanza tra papilla e fovea. Sottende un angolo di 30 gradi. E’ evidenziabile utilizzando la lente focalizzatrice da 25 diottrie: facendo corrispondere al bordo nasale della lente al bordo nasale della papilla, la lente evidenzierà
la porzione di zona 1 temporale alla papilla; facendo corrispondere il bordo temporale della lente al bordo temporale della papilla, la lente evidenzierà la porzione di zona 1 nasale rispetto al disco ottico.
Zona 2: Area compresa nasalmente tra zona 1 e ora serrata e, temporalmente, tra tra zona 1 ed equatore
Zona 3: Semiluna temporale residua ( l’ultima ad essere vascolarizzata) , ricompresa tra equatore ed ora serrata temporale
L’estensione viene definita utilizzando le ore dell’orologio così come avviene nella raffigurazione delle patologie retiniche dell’adulto.
La stadiazione definisce la gravità della malattia e ripercorre il processo patogenetico .
Stadio 1: linea di demarcazione pallida e sottile che separa la retina avascolare da quella vascolarizzata.
Stadio 2: cresta di demarcazione con proliferazione neovascolare intraretinica.
Stadio 3: cresta di proliferazione vasale extraretinica. In base all’estensione del tessuto fibrovascolare infiltrante il vitreo, viene suddivisa in lieve, moderata, severa.
Stadio 4: distacco di retina parziale. Questo distacco potrà essere prevalentemente trazionale o prevalentemente essudativo e si distinguerà in 4A (distacco parziale extramaculare, non coinvolgente la fovea ) e in 4B (distacco parziale coinvolgente la fovea).
Stadio 5: distacco di retina totale che potrà presentare un imbuto chiuso posteriormente e aperto anteriormente, chiuso posteriormente e chiuso anteriormente, aperto posteriormente e chiuso anteriormente, aperto posteriormente e aperto anteriormente.
In questi ultimi anni i quadri clinici della malattia si sono profondamente modificati. La ROP è praticamente scomparsa al di sopra della 28 settimana di EG e i quadri "classici" che abbiamo illustrato sono divenuti infrequenti.
La ROP si è attestata invece al di sotto della 26 settimana, con quadri oftalmoscopici e decorso clinico profondamente diversi e tuttora in evoluzione.
S’intende con il termine plus, la marcata congestione dei vasi retinici che rappresenta un importante elemento prognostico, indice di attività e aggressività della malattia.
La congestione vasale è inoltre un indicatore della risposta alla terapia ablativa.
Maggiori informazioni QUI.